Anxiété - Benzodiazépine et dépendance , par un médecin du Midwest
https://www.midwesterndoctor.com/p/what-they-dont-tell-us-about-anxiety?
Les traitements oubliés contre l'anxiété et les immenses dangers des benzodiazépines prescrites de manière inappropriée
Résumé de l'article :
• La vente de drogues addictives est un modèle commercial très fiable, et au fil des ans, toute une variété de drogues douteuses nous ont été proposées, ciblant le système inhibiteur du cerveau sur lequel agit également l'alcool.
Les benzodiazépines, actuellement le traitement de choix, présentent de nombreux inconvénients (surtout chez les personnes âgées) : troubles cognitifs, étourdissements, troubles de la coordination et fatigue (qui augmentent collectivement le risque d’accidents de la route ou de chutes), effets néfastes sur le fœtus et aggravation des symptômes qu’elles traitent (insomnie, anxiété, spasmes musculaires, etc.). Pire encore, elles peuvent provoquer une dépression respiratoire et donc des surdoses mortelles (surtout en association avec des opioïdes).
• L’un des problèmes les plus insidieux liés aux benzodiazépines est qu’elles créent rapidement une dépendance physiologique, et de ce fait, la dépendance aux benzodiazépines est un problème répandu depuis des décennies.
Malheureusement, bien que nombre de problèmes liés aux benzodiazépines (qui sont très utiles dans certains cas) puissent être évités grâce à une prescription appropriée, les consultations de 15 minutes imposées par le système de santé géré par les assurances font que les médecins disposent rarement du temps nécessaire pour les prescrire correctement. De ce fait, beaucoup de personnes qui ne devraient pas prendre de benzodiazépines en prennent, et malheureusement, souvent pendant des décennies.
Il existe de nombreux types d'anxiété (avec des causes et des traitements différents). Malheureusement, la médecine considère souvent, à tort, l'anxiété comme une seule et même maladie et, de ce fait, la traite souvent d'une manière qui n'est pas adaptée à ce type d'anxiété.
•Cet article abordera les différents types d'anxiété, leurs causes profondes (dont beaucoup résultent du mode de vie malsain que nous impose la vie moderne), les traitements naturels (ou conventionnels) les plus efficaces que nous avons trouvés pour l'anxiété, et les stratégies les plus efficaces pour gérer le processus difficile du sevrage des benzodiazépines.
Jordan Peterson, commentateur reconnu, a disparu de la vie publique l'an dernier. Face aux nombreuses spéculations concernant sa disparition, sa fille a récemment publié une déclaration révélant qu'il subissait une rechute dévastatrice suite à une précédente dépendance aux benzodiazépines, déclenchée par le stress et une intoxication aux moisissures. Sa vidéo est devenue virale, atteignant dix millions de vues et offrant un aperçu unique du cauchemar sans fin que vivent les personnes sensibles aux effets secondaires des médicaments psychiatriques – d'autant plus que ceux qui n'ont jamais vécu une telle situation (ou qui ne connaissent personne qui la vit) ont, à juste titre, beaucoup de mal à croire qu'une telle chose soit possible.
Remarque : bon nombre des problèmes dont elle a parlé surviennent plus fréquemment avec les antidépresseurs ISRS qu’avec les benzodiazépines (et sont abordés en détail ici ) .
La maladie des temps modernes
Nombreux sont ceux qui considèrent l'anxiété comme le fléau des temps modernes. Elle représente ainsi l'un des marchés de la santé les plus importants aux États-Unis (par exemple, entre 2001 et 2004, environ 19,1 % des adultes américains souffraient d'un trouble anxieux. En 2007 , 36,8 milliards de dollars ont été dépensés en soins médicaux pour les troubles anxieux et de l'humeur). Pourtant, malgré ces dépenses colossales, l'anxiété, loin d'être prise en charge efficacement, n'a fait que s'aggraver (un phénomène courant pour les secteurs qui dépendent de la perpétuation du problème qu'ils prétendent « réparer »).
Note : une enquête récente a révélé qu'un peu plus de la moitié des jeunes adultes (18-26 ans) souffrent désormais d'anxiété, 43 % ont des crises de panique, un tiers prennent des médicaments contre l'anxiété, 54 % ont constaté une aggravation de leur état en 2023 et 26 % d'entre eux ont reçu un diagnostic de nouveau problème de santé mentale en raison de la COVID-19.
Tout cela laisse à penser que nous n'utilisons peut-être pas la meilleure approche pour traiter l'anxiété, d'autant plus que les médicaments utilisés pour la traiter sont parmi les plus problématiques du marché.
Le système GABA
La physiologie humaine repose sur des systèmes concurrents présents à différentes échelles, qui maintiennent collectivement l'organisme en état d'équilibre. La plupart des médicaments, quant à eux, modifient certains de ces systèmes de régulation (généralement en activant ou en inhibant une enzyme ou un récepteur) afin de ramener l'organisme à un état de base jugé nécessaire à la santé. D'une part, cette approche est efficace car elle permet à de faibles doses d'un agent thérapeutique d'induire rapidement des changements dans tout l'organisme. D'autre part, elle entraîne fréquemment de nombreux problèmes, tels que :
Les
médicaments affectent souvent d'autres systèmes que leur cible (en
raison de la grande similarité entre de nombreuses protéines de
l'organisme).
Chacun
de ces systèmes de régulation interagit fréquemment avec de nombreux
éléments de l'organisme ; par conséquent, la stimulation ou l'inhibition
d'un seul de ces systèmes peut entraîner diverses conséquences
indésirables.
L'un des mécanismes d'autorégulation de l'organisme consiste à réduire le nombre de récepteurs hyperactifs et à augmenter celui des récepteurs hypoactifs. De ce fait, si un médicament cible un récepteur spécifique, une tolérance se développe souvent (le récepteur devenant plus difficile à activer), ce qui peut nécessiter l'administration de doses plus élevées au fil du temps ou déclencher des symptômes de sevrage à l'arrêt du traitement.
Ce dernier point est particulièrement important pour les médicaments qui affectent le système nerveux, car ils reposent sur divers processus de stimulation et d'inhibition ; déclencher artificiellement l'un ou l'autre de ces processus peut donc entraîner un syndrome de sevrage et, par conséquent, créer une dépendance.
Remarque : rendre les gens dépendants aux drogues neurotoxiques est depuis longtemps l’un des modèles économiques les plus rentables. Outre les activités criminelles, ce modèle a souvent été mis en œuvre par l’État (par exemple, lors des guerres de l’opium menées par l’Angleterre contre la Chine) ou par les entreprises pharmaceutiques (par exemple, avec l’héroïne, la cocaïne, la morphine et la méthamphétamine au début du XXe siècle, ou plus récemment avec les opioïdes de synthèse ). Lorsqu’on examine ces cas, le trafiquant de drogue insiste souvent sur le fait que son produit est sûr et non addictif, mais il est généralement contraint d’arrêter sa vente lorsque son modèle économique engendre trop de dommages sociaux (par exemple, la crise actuelle des opioïdes).
Le système neurologique humain repose sur un réseau complexe de cellules nerveuses (neurones) interconnectées qui émettent continuellement des signaux à d'autres neurones, les incitant à s'activer ou non. Chaque neurone est programmé pour s'activer dès qu'il reçoit un stimulus suffisant. Ce système remarquable rend possible une grande partie de la vie, mais lorsqu'il dysfonctionne, de nombreux troubles médicaux invalidants apparaissent.
Dans le cerveau, le neurotransmetteur inhibiteur le plus courant est l'acide gamma-aminobutyrique (GABA), qui agit en modulant le flux d'ions chlorure entrant et sortant des neurones. De nombreuses substances psychoactives (notamment les calmants et les sédatifs) ciblent le système GABAergique . Beaucoup d'entre elles (par exemple, l'alcool, les barbituriques et les benzodiazépines), plutôt que d'activer directement les récepteurs GABA, agissent en potentialisant l'effet du GABA cérébral sur ces mêmes récepteurs. Comme on peut s'y attendre, à l'instar de l'alcool, les substances agissant sur le GABA peuvent engendrer une forte dépendance.
Remarque : contrairement aux médicaments ciblant le système GABAergique, les compléments alimentaires contenant uniquement du GABA ne sont pas considérés comme susceptibles d’entraîner une dépendance. Cela dit, j’ai observé chez quelques patients très sensibles développer des symptômes de sevrage similaires à ceux observés avec les médicaments GABAergiques après avoir utilisé du GABA liposomal (une préparation de GABA plus concentrée).
L'histoire des benzodiazépines
Le premier barbiturique utilisé à des fins médicales, le barbital, fut découvert en 1903 et, une fois son efficacité sédative reconnue, fut rapidement commercialisé (sous le nom de Veronal). Suite au succès du Veronal, diverses modifications furent explorées et, en 1912, le phénobarbital fut découvert et commercialisé dans le monde entier (sous le nom de Luminal) et rapidement adopté par le système médical (après quoi de nombreux autres barbituriques furent mis sur le marché).
La
popularité des barbituriques s'explique par leur capacité à traiter
l'anxiété, l'insomnie, l'épilepsie et les épisodes maniaques, ainsi qu'à
sédater les patients avant une anesthésie – autant d'usages extrêmement
utiles en pratique médicale, d'autant plus que les traitements
pharmacologiques disponibles étaient alors bien plus limités.
À
noter : les barbituriques étaient également parfois utilisés pour
traiter les tremblements, soulager la douleur et pour la narcoanalyse
(une forme de psychothérapie hypnotique).
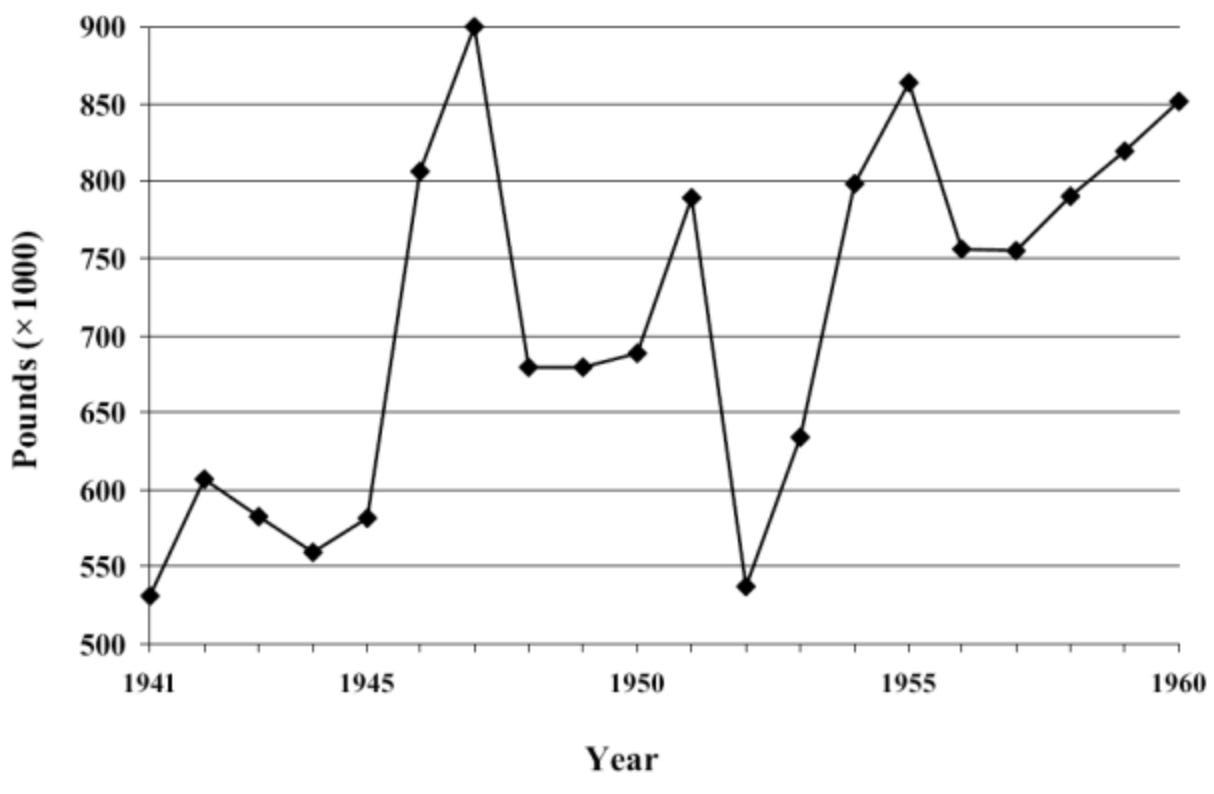
De ce fait, les barbituriques connurent un grand succès (par exemple,
ce graphique illustre les quantités produites aux États-Unis).
Malheureusement, dès le départ, il était clair que ces médicaments présentaient des problèmes importants, comme leur forte dépendance, l'altération des fonctions cognitives ou respiratoires et les surdoses mortelles répétées (par exemple, celle de Marilyn Monroe , sans doute l'actrice la plus célèbre de l'histoire), ce qui a suscité des inquiétudes croissantes quant à leur utilisation à long terme pour gérer des affections permanentes comme l'anxiété.
Un an après la mise sur le marché du premier barbiturique, des rapports sur le potentiel addictif de ces médicaments (par exemple, la « dépendance au véronal ») ont été publiés dans la littérature médicale. Cependant, il a fallu attendre les années 1950, soit un demi-siècle plus tard, pour obtenir des preuves fiables de leur caractère addictif. Des propositions ont été faites pour les rendre disponibles uniquement sur ordonnance, et il a fallu attendre les années 1970 pour que des lois soient adoptées afin de les traiter comme des substances contrôlées, assorties de règles de prescription strictes. À titre de comparaison, en 1962, la commission Kennedy estimait à 250 000 le nombre d'Américains dépendants aux barbituriques, tandis qu'en Angleterre, en 1965, on estimait ce nombre à 135 000.
Remarque : plus récemment, d'autres effets secondaires graves du phénobarbital ont été identifiés , tels que des symptômes de sevrage sévères en cas d'arrêt brutal ou des lésions hépatiques et un risque accru de certains cancers en cas d'utilisation prolongée.
Lorsque des inquiétudes importantes subsistent quant à une technologie lucrative, je constate généralement qu'elles sont ignorées jusqu'à ce qu'une alternative viable soit trouvée. Par exemple, j'ai récemment évoqué le fait que le service d'obstétrique pratiquait systématiquement des radiographies chez les femmes enceintes malgré 50 ans d'avertissements quant aux risques pour le fœtus, et n'a reconnu ces dangers qu'une fois qu'une alternative viable (les échographies prénatales, qui présentent elles aussi des problèmes de sécurité) est devenue disponible.
Dans le cas des barbituriques, conscients de l'immense rentabilité des médicaments sédatifs, nombreux furent ceux qui tentèrent de développer d'autres produits viables. Un chercheur de Roche, en particulier, s'y intéressa de près et consacra des années à la recherche d'alternatives, même après avoir reçu l'ordre d'arrêter ses travaux et de se consacrer à d'autres projets. Finalement, en 1956, il découvrit la première benzodiazépine, et Roche comprit rapidement son potentiel (Librium) comme médicament à succès (ce qui l'amena à financer l'un des plus vastes essais cliniques de l'histoire).
Parmi les 20 000 patients testés par Roche, 1 163 (ceux qui ne présentaient aucun signe de dépendance ou de tolérance) ont été sélectionnés pour être présentés à la FDA. Comme on pouvait s'y attendre, ces résultats spectaculaires ont rapidement permis d'obtenir l'approbation de la FDA en 1960, et très vite, les barbituriques plus dangereux (qui présentaient un risque accru de surdosage accidentel) ont été remplacés.
Roche, de son côté, affirmait que le Librium était un traitement efficace contre tous les types d'anxiété et qu'il pouvait être utilisé comme myorelaxant, en cas de convulsions, pour la sédation, la dépression et le sevrage alcoolique. Or, en 1960, Max Hamilton mit au point une échelle de mesure de la dépression (et une autre de l'anxiété ), qui sont encore fréquemment utilisées aujourd'hui pour évaluer ces troubles. Cette échelle ayant transformé l'anxiété en un trouble « objectif » doté d'une base scientifique, Roche en reconnut immédiatement la valeur et la diffusa auprès de dizaines de milliers de médecins afin qu'ils puissent diagnostiquer puis « traiter » l'anxiété.
De même, Roche a engagé Arthur Sackler pour lancer une campagne coûteuse de promotion du Librium, qui comprenait :
•Convaincre les journaux du pays de publier des articles favorables mettant en avant les résultats les plus remarquables des essais cliniques du Librium et suggérant qu'il s'agissait d'un médicament révolutionnaire qui transformerait la médecine (contournant ainsi la réglementation publicitaire en vigueur).
•Déposer des magazines contenant ces articles dans les cabinets médicaux à travers tout le pays (contournant ainsi la réglementation publicitaire).
•Cibler de manière agressive les magazines féminins (Sackler soupçonnait que les femmes constitueraient un marché plus important).
•Cibler agressivement les médecins pour les convaincre que le Librium (contrairement aux barbituriques) était « sûr » et que l’anxiété (un marché quasi illimité) devait être traitée.
•Cibler spécifiquement les médecins généralistes (car ils étaient peu susceptibles de reconnaître les dangers du Librium) plutôt que les psychiatres (qui connaissaient déjà bien les médicaments sédatifs et prenaient en charge une population de patients beaucoup plus restreinte).
Cette campagne trompeuse (et celle qui suivit en 1963 pour le Valium) connut à son tour un succès remarquable.
Dès le premier mois de sa commercialisation, 1,5 million d'ordonnances de Librium furent rédigées par les médecins . Ce médicament était prescrit pour soulager l'anxiété et les phobies, ainsi que certaines affections alors considérées comme liées au stress, notamment l'hypertension, les ulcères, l'acné, les douleurs musculaires et les maux de tête. À l'époque, son usage était inconnu du grand public, mais même John Kennedy, souffrant de douleurs lombaires dues à une blessure de guerre, prenait du Librium.
Au milieu des années 1970, les benzodiazépines figuraient en tête de toutes les listes des médicaments les plus fréquemment prescrits. Dans les années 1980, l'enthousiasme et la propension des cliniciens à prescrire ces médicaments ont fait naître une nouvelle inquiétude : le spectre de l'abus et de la dépendance. Face à l'accumulation d'informations, tant encourageantes que alarmantes, sur les benzodiazépines, les responsables médicaux et les législateurs ont commencé à réagir. Résultat : les benzodiazépines, individuellement et dans leur ensemble, ont été intégrées aux recommandations et aux textes législatifs encadrant leur utilisation.
Il ne faut donc pas s'étonner que, de la même manière que le Librium était commercialisé comme étant « non addictif », les descendants de Sackler aient fait de même avec les opioïdes de synthèse.
Remarque : en médecine, on observe une volonté constante de déstigmatiser certaines pathologies afin de mieux soutenir les patients. Je suis généralement favorable à cette démarche, mais je constate que, dans de nombreux cas, les modifications linguistiques mises en œuvre à cette fin occultent la réalité clinique sous-jacente et empêchent les patients de comprendre le véritable problème. Dans le cas des médicaments psychiatriques, par exemple, une forte dépendance physique peut s'installer (au point qu'il est impossible de les interrompre après un court traitement). Or, comme les termes « toxicomanie » ont une connotation négative, évoquant un consommateur de drogues illicites aux comportements autodestructeurs (généralement absents chez les personnes prenant des psychotropes), on a largement cherché à remplacer « addictif » par l'expression plus neutre « crée une dépendance chimique ». Selon moi, une substance peut créer une dépendance sans pour autant engendrer un comportement addictif, mais comme on confond souvent les deux, je tenais à clarifier cette distinction et à souligner que la dépendance chimique dont souffrent les consommateurs de ces drogues addictives diffère de notre conception classique de l'addiction (en partie parce que les médicaments psychiatriques modifient rapidement le fonctionnement du cerveau ).
Évaluation des benzodiazépines
Puisqu'il est impossible de tout connaître d'un sujet, nous sommes souvent contraints de prendre des décisions en fonction de nos préjugés. Parallèlement, il est quasiment certain que toute position intransigeante sur une question entraînera inévitablement des erreurs importantes.
Par exemple, je suis très réticent face aux médicaments, notamment aux psychotropes comme les antidépresseurs ISRS, car je constate régulièrement qu'ils provoquent des effets secondaires importants et n'apportent aucun bénéfice aux patients. De même, pour la plupart des affections, je connais des alternatives non médicamenteuses tout aussi efficaces (voire plus) et sans les mêmes risques. Cependant, malgré mes fortes convictions sur ce sujet (d'autant plus que plusieurs de mes proches ont subi des préjudices graves liés aux médicaments) et ma faible propension à prescrire, j'examine attentivement les mérites des médicaments, notamment :
•
Bien que de nombreux médicaments soient généralement plus susceptibles
de nuire que de soulager un patient, certains patients en tirent profit
avec un risque minimal.
•
Dans de nombreux cas (notamment pour les patients les moins aisés), il
s'agit du seul traitement accessible pour une pathologie donnée.
•
Souvent, une solution rapide (par exemple, une consultation de 10
minutes et une ordonnance) est la seule chose dont le médecin et le
patient disposent.
• Certains médicaments, bien que non idéaux, présentent un rapport bénéfice-risque acceptable.
•
Certains médicaments sont extrêmement efficaces pour des pathologies
spécifiques ; à ma connaissance, aucun système de santé ne leur est
comparable. De même, certains patients réagissent très bien aux
médicaments et peuvent obtenir un rapport bénéfice-risque bien supérieur
à la moyenne.
Note : il y a environ 10 ans, j'ai passé des mois à parcourir la longue (mais incomplète) liste de tous les médicaments existants sur Wikipédia, je les ai classés par ordre de valeur et j'ai identifié 31 médicaments que je considérais comme les « joyaux de la pharmacologie » (et probablement davantage si j'avais eu plus de connaissances sur certains de ceux que j'ai découverts).
Tout cela résume en substance mon attitude envers les benzodiazépines :
•Dans la plupart des cas, je crois qu’elles causent beaucoup plus de tort que de bien.
• S’ils sont utilisés de manière appropriée chez les patients adéquats (ce qui nécessite des connaissances que la plupart des prescripteurs ne possèdent pas), leurs avantages l’emportent sur leurs risques.
Dans de nombreux cas, les patients ont besoin d'une solution rapide à leur problème (par exemple, une anxiété invalidante) et ne peuvent pas se permettre de suivre une approche longue et globale pour atténuer leur trouble. De même, de nombreux médecins ne peuvent tout simplement pas proposer ces approches lors d'une consultation de 10 à 15 minutes. C'est pourquoi les benzodiazépines sont souvent la seule option disponible.
Heureusement, même si les benzodiazépines sont encore largement surprescrites, on constate désormais une prise de conscience de leurs dangers, en partie parce qu'elles tombent dans le domaine public (il n'y a donc plus de forte incitation à les défendre) et en partie parce que des voix influentes dans les médias alternatifs sensibilisent le public à ce problème.
Risques et avantages des benzodiazépines
Comme beaucoup d'autres médicaments évoqués jusqu'à présent, les benzodiazépines sont généralement utilisées pour :
• Traiter l'anxiété.
• Traiter l'insomnie.
• Détendre les muscles.
• Traiter les crises d'épilepsie.
• Traiter la manie.
• Atténuer les symptômes de sevrage alcoolique.
• Sédater les patients.
•
Réduire l'agitation, la paranoïa et l'agressivité (par exemple, chez
les patients en phase psychotique aiguë ou ceux qui subissent un mauvais
trip sous l'effet de drogues).
Remarque : de nombreux symptômes de sevrage des benzodiazépines correspondent à chacune des affections mentionnées ci-dessus (par exemple, l'anxiété).
Les benzodiazépines, quant à elles, présentent trois problèmes importants :
1. Premièrement, bien que certaines benzodiazépines soient parfois des traitements appropriés pour certaines des affections ci-dessus (par exemple, certains types d'anxiété, certains spasmes musculaires, les crises d'épilepsie, l'anesthésie, le sevrage alcoolique et certains patients psychotiques), elles aggravent fréquemment l'état (par exemple, l'anxiété) plutôt que de l'améliorer.
Ceci est particulièrement important en cas d'insomnie, car les benzodiazépines (et les médicaments apparentés de la famille Z, comme l'Ambien) ne provoquent pas le sommeil ; ce sont plutôt des sédatifs qui inhibent le sommeil réparateur. De ce fait, les patients souffrant d'insomnie prennent fréquemment des benzodiazépines, mais subissent ensuite toutes les complications liées à une privation chronique de sommeil. En effet, des études ont montré que les utilisateurs de somnifères ont deux à cinq fois plus de risques de mourir que les non-utilisateurs, et une estimation conclut qu'en 2010, les somnifères sur ordonnance « pourraient avoir été associés à 320 000 à 507 000 décès supplémentaires aux États-Unis seulement ».
Remarque : Je ne connais qu’un seul somnifère disponible qui ne bloque pas le sommeil réparateur (ainsi qu’un complément naturel bien plus efficace contre lequel la FDA a mené une lutte acharnée pour l’empêcher d’être commercialisé ). Cela dit, chez les personnes restées éveillées pendant une période prolongée (par exemple, à cause des amphétamines), les benzodiazépines peuvent souvent induire un sommeil profond qui peut durer près d’une journée (bien plus longtemps que la durée d’action de la benzodiazépine), et permettre une récupération complète au réveil.
2. Deuxièmement, ils provoquent fréquemment divers effets secondaires graves, tels que :
• Sédation, somnolence, faiblesse musculaire, fatigue et perte de coordination motrice (par exemple, une vaste étude a révélé que les benzodiazépines à action prolongée augmentent le risque d'accidents de voiture de 45 %, tandis qu'une autre méta-analyse a constaté une augmentation bien plus importante, et une troisième étude a
déterminé que les benzodiazépines, au cours des trois premières années
d'utilisation, entraînaient une altération des facultés plus importante
que celle causée par une consommation d'alcool suffisante pour entraîner
une conduite en état d'ivresse).
Remarque : la prise de benzodiazépines est interdite aux conducteurs professionnels.
• Vertiges ou étourdissements (par exemple, une étude menée auprès de 2 510 résidents de maisons de retraite a révélé qu'ils augmentaient le risque de chutes de 44 %).
• Confusion, désorientation et altération des fonctions cognitives, de la vitesse de traitement de l'information , de la mémoire à court terme ou de la formation de nouveaux souvenirs (par exemple, une étude a révélé qu'environ 20,7 % des utilisateurs de benzodiazépines à long terme présentaient des troubles cognitifs dans divers domaines, notamment la vitesse de traitement de l'information, l'attention soutenue et la mémoire épisodique ; des méta-analyses ont montré des déficits significatifs des fonctions cognitives telles que la mémoire de travail, la vitesse de traitement de l'information et les capacités visuospatiales chez les utilisateurs à long terme, et une méta-analyse (ainsi qu'une étude cas-témoins ) a révélé qu'une utilisation à long terme augmentait le risque de démence de 51 %). Certains de ces effets sont probablement dus au fait que les benzodiazépines bloquent le sommeil réparateur. C'est pourquoi nous recommandons fortement aux étudiants qui « en ont besoin pour réduire leur anxiété liée aux études » d'éviter d'utiliser des benzodiazépines pendant leurs études (car cela est très contre-productif pour l'apprentissage). En revanche, il existe de nombreuses approches très efficaces pour améliorer l'apprentissage .
Remarque : de nombreux utilisateurs de benzodiazépines avec lesquels j’ai discuté m’ont confié que leur perception de la réalité se modifie (un peu comme un état de grâce où l’on vit pleinement le moment présent, sans que le monologue intérieur ne s’interrompe), que le temps passe à une vitesse folle et qu’il leur est souvent difficile de se souvenir de ce qui s’est passé pendant la prise de ces médicaments (phénomène connu sous le nom d’amnésie antérograde). Pour en savoir plus, cet article traite des importants troubles de la mémoire induits par les benzodiazépines (par exemple, en 1972, on savait que des doses régulières de diazépam réduisaient la mémoire de reconnaissance chez 90 % des femmes).
• La dépression respiratoire peut être mortelle, surtout en association avec d'autres dépresseurs respiratoires.
À noter : une benzodiazépine (le midazolam) est fréquemment utilisée pour les injections létales et l'aide médicale à mourir ; pendant la pandémie de COVID-19, son utilisation en association avec la morphine (un autre dépresseur respiratoire) a été liée à un grand nombre de décès dans les maisons de retraite en Angleterre et en Irlande.
•Provoquent nombre des troubles qu’ils sont censés traiter (par exemple, l’agitation et l’agressivité), surtout après l’arrêt du traitement. Par exemple :
De plus, bon nombre de ces symptômes persistent souvent longtemps après l'arrêt de la prise de benzodiazépines.
•Provoquent des troubles visuels tels que la vision double (par exemple, une étude a révélé que 63,3 % des utilisateurs de benzodiazépines à long terme ont signalé des symptômes tels qu’une vision floue et des difficultés à lire).
3. Troisièmement, certains groupes sont particulièrement exposés à ces complications, mais consomment néanmoins fréquemment ces médicaments. Par exemple, près de 1,9 % des femmes enceintes dans le monde déclarent utiliser des benzodiazépines malgré les risques de complications telles que l'accouchement prématuré, l'insuffisance pondérale à la naissance, les malformations congénitales , le syndrome du bébé hypotonique et les symptômes de sevrage (par exemple, une étude a constaté une augmentation de 41 % du risque de naissance prématurée, une autre une augmentation de 69 % des fausses couches , tandis qu'une autre encore a constaté une augmentation de 145 % des césariennes, de 241 % des insuffisances pondérales à la naissance et de 185 % des nouveau-nés nécessitant une assistance respiratoire).
De même, les personnes âgées sont particulièrement vulnérables aux troubles cognitifs et aux chutes provoqués par les benzodiazépines, notamment parce qu’elles ont souvent un métabolisme altéré de ces médicaments (à tel point qu’en 2012, l’American Geriatrics Society a déconseillé leur administration aux patients âgés), or la consommation de benzodiazépines augmente régulièrement avec l’âge .
4. Enfin, leur risque de surdosage est élevé, ce qui est particulièrement problématique compte tenu de leur fort potentiel addictif. Malheureusement, parallèlement à l'augmentation de la consommation de benzodiazépines, ce cercle vicieux s'aggrave. Par exemple, entre 2004 et 2011, les consultations aux urgences liées à un usage abusif de benzodiazépines ont augmenté de 149 % (passant de 11,0 à 34,2 pour 100 000 habitants ) et, en 2021, on a dénombré environ 12 499 décès par surdosage de benzodiazépines, contre 1 135 en 1999 ( soit une augmentation de 917 % en 22 ans ).
Dépendance aux benzodiazépines
Les benzodiazépines, en diminuant progressivement l'activité du système GABAergique, entraînent, une fois leurs effets dissipés, la réapparition des symptômes qu'elles soulageaient, souvent de manière plus intense qu'avant le début du traitement. Nombre de ces symptômes sont similaires à ceux observés lors du sevrage alcoolique et expliquent pourquoi l'arrêt des benzodiazépines est si difficile.
Symptômes courants : anxiété, insomnie, irritabilité, tremblements, raideur et douleurs musculaires, transpiration, nausées et vomissements, maux de tête, crises de panique, vertiges, palpitations cardiaques
Symptômes psychologiques : Confusion, troubles de la mémoire, dépression, hallucinations, délires, paranoïa
Symptômes sensoriels : acouphènes, sensations de brûlure, déréalisation/dépersonnalisation
Symptômes physiques : convulsions, contractions musculaires, perte d’appétit et de poids, diarrhée
Autres symptômes : sécheresse buccale et goût métallique, difficulté à avaler, rougeurs et éruptions cutanées.
Remarque : généralement, l’anxiété, l’insomnie, l’irritabilité et les raideurs musculaires sont les premiers symptômes à apparaître (par exemple, après 1 à 4 jours), tandis que les symptômes les plus graves se manifestent entre la 1re et la 2e semaine. Malheureusement, chez 10 à 15 % des utilisateurs , les symptômes de sevrage post-aigu (SSPA), tels que l’anxiété, l’insomnie, la dépression, les troubles cognitifs et les sautes d’humeur, peuvent persister pendant plusieurs mois, voire des années ( généralement 1 à 2 ans , mais dans certains cas, de 5 à 10 ans ).
Malheureusement, selon les estimations actuelles , environ la moitié des utilisateurs de benzodiazépines présentent des symptômes de sevrage lorsqu'ils arrêtent le médicament ou diminuent simplement la dose. Par ailleurs, 20 à 30 % subissent un effet rebond ( où les symptômes sont plus intenses qu'avant la prise de benzodiazépines ) et environ 10 % vivent un sevrage particulièrement pénible (par exemple, ils ont 40 % plus de risques d'avoir des idées suicidaires ). Parfois, le sevrage peut être très sévère (par exemple, des crises d'épilepsie peuvent survenir et, sans traitement, être mortelles). Un suivi a montré que les personnes ayant interrompu leur traitement avaient 60 % plus de risques de décéder dans l'année qui suivait (soit 2,1 à 2,4 % de décès qui auraient pu être évités autrement).
Remarque : de nombreux consommateurs de benzodiazépines se les procurent au marché noir (par exemple, une vaste enquête a révélé que 5,3 millions d’Américains font un usage abusif de benzodiazépines, soit en utilisant une dose différente de celle prescrite [26,1 %], soit en se les procurant illégalement [73,9 %]). De ce fait, un grand nombre de personnes sont exposées à un risque accru de syndrome de sevrage (puisqu’elles ne peuvent s’assurer un approvisionnement régulier) et peuvent alors développer des complications médicales importantes ou sombrer dans la toxicomanie afin de se procurer leur prochaine dose et ainsi éviter le sevrage. Généralement, ce sont les jeunes adultes qui font un usage abusif de benzodiazépines (à des fins récréatives ou pour s’automédiquer), tandis que les personnes âgées sont davantage exposées aux risques liés à ces médicaments car elles suivent un traitement de longue durée.
Étonnamment, tout cela est connu depuis des décennies. Prenons par exemple cette audition au Sénat en 1979 , relatée par le New York Times, où le sénateur Kennedy soulignait que le Valium et le Librium avaient engendré « un véritable cauchemar de dépendance » chez de nombreuses personnes.
« De nos jours, si une femme entre dans le cabinet de son médecin et dit : "Je suis nerveuse, mon mari boit trop", le médecin lui donnera automatiquement un tranquillisant », a déclaré le psychiatre de la Marine, dont les patients ont notamment inclus Billy Carter, le frère du président ; Betty Ford, épouse de l'ancien président ; et le sénateur Herman E. Talmadge, démocrate de Géorgie.
Plus de 44,6 millions d'ordonnances de Valium ont été délivrées l'an dernier. De nombreux médecins qui prescrivent ces médicaments ignorent les risques de dépendance au Valium, au Librium et à d'autres tranquillisants légers, a déclaré le Dr Pursch.
Interrogé par le sénateur Edward M. Kennedy, président de la sous-commission, sur la question de savoir si le Valium à lui seul constituait un problème dans la société américaine, le Dr Pursch a répondu qu'il avait vu des gens devenir dépendants à ce tranquillisant en seulement six semaines.
« Aucun de ces médicaments ne résout nos problèmes », a déclaré le Dr Pursch. « Ils procurent un sentiment de bien-être en engourdissant et en insensibilisant les gens. Mais ils ne résolvent rien. »
Cependant, Robert B. Clark, président de Hoffmann-La Roche Inc., fabricant du Valium, a soutenu qu'il s'agissait d'un médicament sûr et efficace lorsqu'il était utilisé correctement. Il a déclaré que la dépendance était « extrêmement rare » aux doses recommandées et que le Valium ne semblait pas être plus addictif que n'importe quel autre tranquillisant léger.
M. Clark a déclaré que la grande majorité des patients sous Valium ne l'utilisaient que pendant une courte période, suivaient les instructions de leur médecin et ne présentaient aucun problème avec le médicament. Mais il a annoncé [en 1979] que son entreprise lancerait un programme visant à garantir que les informations relatives aux risques et aux bénéfices du Valium soient incluses dans chaque emballage afin que le patient puisse les consulter.
Malgré cela, la consommation de benzodiazépines a continué d'augmenter (par exemple, en 1996, 4,1 % des adultes avaient une prescription de benzodiazépines , contre 12,6 % en 2018 ). Parallèlement, les admissions aux urgences , les hospitalisations et les surdoses mortelles liées à ces médicaments ont constamment progressé , notamment en cas d'association avec des opioïdes (ces deux substances provoquant une dépression respiratoire et augmentant ainsi le risque d'arrêt respiratoire fatal).
Remarque : d'autres médicaments sédatifs qui diminuent la respiration peuvent également poser problème avec les benzodiazépines (par exemple, les antihistaminiques comme le Benadryl), il est donc essentiel de faire attention aux autres médicaments pris simultanément.
En retour, de nombreux décès très médiatisés liés aux benzodiazépines se sont produits (par exemple, Michael Jackson , Heath Ledger , Tom Petty , Prince ).
Remarque : les femmes sont presque deux fois plus susceptibles que les hommes de se voir prescrire des benzodiazépines .
Durée de traitement insuffisante
L'un des plus grands problèmes des soins psychiatriques est que, généralement (sauf en cas de cause organique claire de la maladie, comme une infection chronique non diagnostiquée telle que la maladie de Lyme ou une carence en micronutriments), la chose la plus thérapeutique qu'un psychiatre puisse faire est d'être pleinement présent à son patient (par exemple, en considérant l'interaction comme un événement sacré) et de passer un temps prolongé avec lui — à tel point que les psychiatres qui font les « mauvais » choix médicaux pour leurs patients mais qui passent du temps avec eux obtiennent souvent de meilleurs résultats que les psychiatres aux consultations expéditives qui ne commettent pas ces erreurs.
Malheureusement, malgré les consultations approfondies qui caractérisent les meilleurs psychiatres (de bons résultats nécessitent généralement des séances d'environ une heure, car l'esprit du patient a besoin de temps pour évoluer et se transformer à son propre rythme pendant la consultation, même si les consultations suivantes peuvent être un peu plus courtes si les progrès sont limités), il est très rare que cela se produise réellement. En effet, le système de santé, financé par l'assurance maladie, alloue généralement des consultations de 15 minutes aux psychiatres (et aux médecins généralistes, qui traitent fréquemment des cas psychiatriques). Une part importante de leur temps de consultation est alors consacrée à autre chose qu'à être pleinement présents auprès du patient. De même, mes collègues qui passent plus de 15 minutes avec leurs patients (car ils estiment que c'est important) se heurtent souvent à d'importantes contraintes administratives, notamment en raison des horaires d'ouverture tardifs de la clinique et du nombre réduit de patients (puisqu'ils ne peuvent tout simplement pas recevoir autant de personnes à la fois).
Remarque : une grande partie de la médecine repose sur la recherche de moyens d’utiliser des technologies externes, du personnel de soutien (et probablement l’IA dans un avenir proche) pour externaliser de nombreuses tâches médicales. Cela ne fonctionne pas en psychiatrie (sauf si la pratique se limite à la prescription de médicaments), car nombre de ses diagnostics ne peuvent émerger que d’une interaction directe avec le patient et la présence du psychiatre est l’élément thérapeutique essentiel. La psychiatrie se trouve donc confrontée à une tentative de mise à l’échelle par l’industrie médicale, qui peine à y parvenir (car une grande partie de ce qui fonctionne réellement se perd).
En
conséquence, on peut avancer que nombre de problèmes liés aux
médicaments psychiatriques résultent de cette interaction thérapeutique
limitée. Par exemple :
•
À moins d’établir une relation de confiance avec son médecin, un
patient est peu susceptible de signaler des effets secondaires
importants comme les troubles sexuels induits par les ISRS ( qui touchent la majorité des utilisateurs d’ISRS ), ce qui indique un surdosage.
• Les médicaments sont souvent utilisés à la place des thérapies plus longues dont le patient a besoin.
•
Les médicaments sont fréquemment prescrits de manière inappropriée et
le patient ne reçoit pas d’informations complètes sur les risques et les
signes à surveiller (faute de temps).
Malheureusement, la seule véritable solution, consulter un psychiatre non remboursé par l'assurance maladie et idéalement formé en médecine intégrative, est inabordable pour la plupart des patients. En effet, selon le psychiatre et la région, le coût horaire se situe généralement entre 250 et 500 euros (un investissement judicieux compte tenu du coût élevé des médicaments psychiatriques mal prescrits ), d'autant plus que ces psychiatres consacrent généralement un temps considérable à la préparation des consultations.
À noter : certains de mes collègues prennent en charge des patients VIP. Ce qui m'a frappé en discutant avec eux, c'est que malgré mes réticences face aux enjeux liés au monde des célébrités, individuellement (et en privé avec leur psychiatre), ces VIP sont souvent des personnes plutôt sympathiques qui souffrent des mêmes problèmes émotionnels et du même stress que le commun des mortels (sans compter la pression constante des paparazzis, souvent extrêmement stressante).
Prescription inappropriée de benzodiazépines
En examinant un nombre incalculable de cas de dépendance aux benzodiazépines, quelques problèmes reviennent fréquemment, dont beaucoup, à mon avis, résultent du fait que les médecins prescripteurs n'ont tout simplement pas assez de temps à consacrer à leurs patients.
Premièrement, les benzodiazépines (et les ISRS) ont tendance à être beaucoup plus efficaces chez les patients anxieux qui ont d'abord reçu une psychothérapie (généralement une thérapie cognitivo-comportementale , qui, comme le montre cette revue systématique, est un traitement très efficace contre l'anxiété).
Malheureusement, la thérapie étant gourmande en ressources, cette approche est rarement mise en œuvre. Idéalement, tous les patients souffrant d'anxiété devraient d'abord bénéficier d'une psychothérapie adaptée à leur type d'anxiété. Si cela ne suffit pas, un traitement médicamenteux approprié pourrait leur être prescrit (et, si une psychothérapie a déjà été entreprise, la réponse au traitement est généralement beaucoup plus rapide si celui-ci est instauré sans psychothérapie préalable). La posologie serait ensuite progressivement réduite jusqu'à la dose minimale efficace (ou le traitement pourrait être complètement arrêté).
Deuxièmement, les patients ne sont pas avertis par leurs médecins du caractère addictif des benzodiazépines (et s'ils l'avaient su, beaucoup ont déclaré qu'ils ne les auraient jamais commencées).
Troisièmement, beaucoup ignorent que l'utilisation de benzodiazépines pendant seulement 3 à 6 semaines peut créer une dépendance physique pouvant entraîner une incapacité permanente à les arrêter.
Quatrièmement, beaucoup ignorent ou ne comprennent pas à quel point il est difficile de se sevrer des benzodiazépines, car le processus nécessite souvent des années de travail quotidien et méthodique (et si le processus est effectué ne serait-ce qu'un peu trop rapidement, cela peut créer un effet indésirable qui rend l'arrêt du traitement beaucoup plus difficile).
Cinquièmement, beaucoup ignorent que certaines benzodiazépines présentent un risque de dépendance beaucoup plus élevé, en particulier celles dont la demi-vie est courte.
Les benzodiazépines à action rapide ont tendance à présenter le plus grand risque de dépendance, en particulier le Xanax, car il crée simultanément une euphorie lors de sa prise (et une dépression une fois que ses effets se dissipent).
Remarque : on confond souvent l’effet euphorisant d’un médicament avec son effet thérapeutique. Ainsi, lors de la prise de médicaments psychiatriques, l’objectif du patient devrait être d « être bien », et non de « se sentir bien ».
Malheureusement, les problèmes liés au Xanax ne sont toujours pas suffisamment reconnus par le corps médical et il reste l'une des benzodiazépines les plus couramment prescrites.
Pour contextualiser, le Xanax a suivi une stratégie similaire à celle du Librium :
son développeur (Upjohn, racheté plus tard par Pfizer) a popularisé les
« troubles paniques » (au point de les désigner sous le nom de maladie
d’Upjohn), commercialisant le Xanax comme le traitement de cette
« épidémie » qui ravageait le pays. Rapidement, le médicament est devenu
un succès commercial et l’un des plus prescrits en psychiatrie.
À
noter : le Valium est une autre benzodiazépine qui pose fréquemment
problème, car son métabolite est également actif physiologiquement. Avec
le temps, il s’accumule dans l’organisme (ce qui, bien que généralement
problématique, peut s’avérer utile en cas d’épilepsie, car il permet de
prévenir les crises).
Sixièmement, comme les benzodiazépines entraînent fréquemment une tolérance, les prescripteurs utilisent souvent des doses bien supérieures à celles recommandées, qu'ils augmentent ensuite à mesure que le patient développe une tolérance. À l'inverse, les personnes que je connais qui obtiennent les meilleurs résultats avec les benzodiazépines utilisent de très faibles doses (par exemple, elles commencent par la moitié ou le quart de la dose recommandée, surveillent la réaction du patient et n'augmentent la dose que légèrement si nécessaire).
Enfin, la grande sensibilité des patients au sevrage des benzodiazépines fait que de légères modifications de posologie peuvent engendrer des problèmes importants. Ce phénomène est fréquent avec les génériques (de nombreux génériques produits à l'étranger présentent des problèmes de contrôle qualité majeurs, et leur action pharmacologique peut être étonnamment variable). Ainsi, mes collègues constatent régulièrement que des patients, passés à une autre marque de leur traitement, développent des complications importantes, les deux médicaments n'étant pas équivalents.
Remarque : un exemple récent et problématique s’est produit lorsqu’une version générique d’Adderall (Zenzedi) a été retirée du marché le 24 janvier 2024 suite à une erreur de livraison : du maléate de carbinoxamine, un antihistaminique, s’est retrouvé dans l’emballage à la place du médicament prévu. Pour en savoir plus sur les problèmes liés aux génériques, consultez cet ouvrage et cet article .
De manière assez similaire, j'ai entendu quelques histoires de problèmes similaires survenus chez des patients psychiatriques sous Ozempic, car Ozempic ralentit le transit gastro-intestinal et retarde donc l'absorption des médicaments (ce qui, avec certains médicaments psychiatriques, peut alors déclencher des symptômes de sevrage) et chez les patients atteints de la maladie de Crohn (qui altère également l'absorption gastro-intestinale).
En résumé, les benzodiazépines peuvent être très utiles si elles sont utilisées pour traiter un type d'anxiété sensible à leur action, et si leur utilisation est appropriée et de courte durée. Malheureusement, elles sont souvent prescrites pour un large éventail d'anxiétés, puis leur traitement est prolongé indéfiniment, auquel cas leurs risques surpassent largement leurs bénéfices potentiels. À bien des égards, les benzodiazépines pourraient être comparées à la solution de dernier recours pour traiter l'anxiété. Pourtant, les professionnels de santé ont bien trop tendance à les prescrire sans envisager au préalable des alternatives beaucoup plus sûres.
Remarque : compte tenu de la forte prévalence de la dépendance aux benzodiazépines, un secteur important s’est développé pour aider les personnes qui en souffrent à se désintoxiquer. Dans certains cas, ces centres (dont le coût peut atteindre 1 000 $ par jour) peuvent s’avérer utiles (par exemple, si la dépendance est si forte que la personne est incapable d’arrêter seule et ne bénéficie pas d’un soutien solide), mais dans d’autres cas, ils peuvent souvent être très néfastes (par exemple, nous avons constaté des résultats négatifs avec les protocoles de désintoxication rapide proposés par certains établissements). De manière générale, je pense qu’un programme de sevrage progressif à domicile (réalisé en collaboration avec un psychiatre bienveillant) est la meilleure approche.
Syndromes chevauchants
L'un des principaux défis du diagnostic médical réside dans le fait qu'une même maladie peut se manifester par des symptômes différents selon les patients, tandis que des maladies totalement différentes peuvent présenter des symptômes assez similaires. De ce fait, il est généralement beaucoup plus facile (et rentable) de prescrire des traitements ciblant les manifestations symptomatiques de chaque maladie plutôt que de prendre le temps de déterminer précisément la cause du problème et d'administrer le remède adapté.
Ainsi, l'une des raisons les plus courantes pour lesquelles les individus se tournent vers le domaine (souvent coûteux) de la médecine intégrative non prise en charge par l'assurance est que la gestion symptomatique offerte par les soins conventionnels aboutit à des résultats inacceptables (par exemple, de nombreux symptômes débilitants persistent, des « traitements » coûteux et nocifs doivent être effectués indéfiniment ou la maladie progresse).
Dans un article précédent sur le traitement de la dépression , j'ai souligné un problème majeur : plutôt qu'un seul type de dépression, il existe de nombreuses causes possibles. Ceci a souvent des conséquences importantes, car si certaines dépressions répondent bien aux antidépresseurs ISRS, d'autres n'y répondent pas, et certaines s'aggravent même considérablement sous traitement antidépresseur. Par conséquent, je considère qu'il est tout à fait inapproprié de diagnostiquer rapidement une dépression et de prescrire immédiatement un antidépresseur, ce qui arrive malheureusement fréquemment, notamment lors de consultations de dix minutes en médecine générale.
Un problème similaire existe avec l'anxiété :
•Il existe différents types d'anxiété qui réagissent différemment aux médicaments psychiatriques.
•Les causes sous-jacentes de l'anxiété sont mal comprises.
Types d'anxiété
Ce qui me fascine depuis longtemps en médecine, c'est la multitude de modèles possibles pour décrire un processus pathologique. De même, il existe plusieurs façons d'appréhender l'anxiété, la première étant les classifications psychiatriques courantes. Bien que précises et utiles, ces classifications ne sont généralement pas ma priorité lors de l'évaluation de l'anxiété. Les voici :
Le trouble d'anxiété généralisée (TAG) se caractérise par une inquiétude excessive et incontrôlable concernant de nombreux sujets, souvent accompagnée de symptômes physiques tels que des tensions musculaires ou de l'agitation. Il touche environ 3,1 % de la population américaine , avec une prévalence plus élevée chez les femmes. Le TAG (et l'anxiété en général), dans le cadre d'une prise en charge classique, répond le mieux à la thérapie cognitivo-comportementale (TCC). En revanche, si le TAG est traité par des benzodiazépines, malgré une possible amélioration initiale, le trouble s'aggrave souvent et nécessite une augmentation progressive des doses. Il est donc primordial d'éviter les benzodiazépines dans ce cas.
Remarque : Le trouble d’anxiété généralisée (TAG) est souvent décrit comme une anxiété largement disproportionnée par rapport à l’intensité du facteur de stress qui la déclenche (par exemple, une personne très anxieuse). Dans la plupart des cas, ces personnes présentent un facteur de stress sous-jacent dont elles n’ont pas pleinement conscience et qui est à l’origine de leur anxiété. Comme les patients ont souvent une faible compréhension de leur problème sous-jacent, les thérapies permettant d’identifier le facteur de stress (par exemple, la thérapie cognitivo-comportementale) sont souvent très utiles pour le TAG.
• Troubles paniques — Au cours de l'année écoulée, environ 2 à 3 % des Américains ont souffert de crises de panique soudaines, inattendues et récurrentes (palpitations, sueurs, vertiges, douleurs thoraciques, essoufflement et peur de perdre le contrôle ou de mourir). Ils décrivent souvent ce processus comme un « dérèglement cérébral » déclenchant d'intenses crises d'angoisse qui « surgissent de nulle part ». La psychothérapie est souvent très utile, car elle permet fréquemment d'identifier le véritable déclencheur des crises de panique (souvent inconscient). Les troubles paniques bénéficient généralement d'une combinaison de thérapie d'exposition avec prévention de la réponse (ERP) et de thérapie cognitivo-comportementale (TCC). L'ERP consiste à exposer progressivement la personne à une version atténuée du déclencheur (par exemple, en l'imaginant ou en regardant une image), à l'inviter à se détendre, puis, une fois qu'elle y parvient, à des expositions plus intenses se rapprochant du déclencheur (par exemple, un tuyau d'arrosage en cas de phobie des serpents), jusqu'à ce que le déclencheur devienne tolérable.
Remarque : les personnes souffrant de troubles paniques ont souvent recours à l'automédication avec de l'alcool ou des benzodiazépines obtenues illégalement.
Utilisées
à bon escient, les benzodiazépines peuvent être très utiles dans le
traitement des troubles paniques, notamment parce que les crises de
panique peuvent engendrer diverses associations pavloviennes. Ces
associations peuvent progressivement transformer d'autres stimuli,
auparavant inoffensifs (et présents lors de la crise), en déclencheurs
de panique. Plus précisément, dans de nombreux cas (comme les
migraines), les crises de panique sont précédées de prodromes (par
exemple, bouffées de chaleur au visage, démangeaisons nasales ou
hypersalivation). Si les crises de panique sont précédées de prodromes,
les benzodiazépines sont très utiles car elles peuvent être prises
pendant cette période précédant la crise. En revanche, en l'absence de
prodromes, leur efficacité est minime. De même, si les crises de panique
sont brèves, les benzodiazépines sont généralement peu efficaces,
tandis que si elles persistent pendant des heures, elles peuvent
s'avérer utiles.
Remarque
: si certaines personnes ressentent une disparition instantanée de leur
crise de panique après la prise d'une benzodiazépine, il s'agit très
probablement d'une réponse conditionnée au médicament une fois ingéré,
car son effet se manifeste normalement en au moins 30 minutes.
• Phobies spécifiques — Environ 7 à 9 % de la population développera, à un moment ou un autre de sa vie, une peur irrationnelle d'un objet, d'une situation ou d'une activité spécifique, comme la peur des hauteurs, des araignées ou de l'avion, et ressentira des symptômes de panique lors de l'exposition à cet objet, cette situation ou activité. À l'instar des troubles paniques, cette affection répond à un traitement approprié par benzodiazépines (par exemple, administrées avant une exposition planifiée et nécessaire à l'objet de la phobie, d'une durée approximativement égale à celle de l'exposition attendue) et à la thérapie d'exposition avec prévention de la réponse (ERP).
Le trouble d'anxiété sociale (TAS) – les personnes souffrant de phobie sociale ( 7 à 13 % de la population en souffrira à un moment ou un autre de leur vie ) éprouvent une peur intense d'être jugées ou embarrassées en société. Elles rougissent, transpirent ou tremblent fréquemment dans ces situations et évitent souvent les lieux publics et les interactions sociales. Ce trouble répond bien à la thérapie d'exposition avec prévention de la réponse (ERP). Lorsque des médicaments sont prescrits, les bêta-bloquants à faible dose et à courte durée d'action (plutôt que les benzodiazépines, qui peuvent engendrer une dépendance) sont généralement la solution idéale.
Remarque : pour les patients atteints de TAS, il est important d'éviter les périodes d'isolement prolongé (qui augmentent considérablement la sensibilité à la phobie sociale). Par conséquent, nos patients atteints de TAS ont souvent rencontré des difficultés importantes après la levée des confinements liés à la COVID-19.
L’agoraphobie, qui touche environ 1 à 2 % de la population, est une phobie des lieux ou des situations d’où il serait difficile de s’échapper (par exemple, un lieu bondé) si des symptômes d’anxiété ou de panique survenaient simultanément (il s’agit essentiellement d’une anxiété liée à l’anxiété). Cette phobie répond bien à la thérapie d’exposition avec prévention de la réponse (ERP).
Le trouble obsessionnel-compulsif ( TOC) se caractérise par des pensées intrusives et indésirables (obsessions) et des comportements ou rituels répétitifs (compulsions) visant à réduire l'anxiété causée par ces obsessions. Cette forme d'anxiété touche 1 à 2 % de la population et ne répond pas aux thérapies cognitivo-comportementales (TCC) ni aux benzodiazépines (qui, au mieux, peuvent atténuer les crises de panique induites par le TOC, mais sans traiter l'anxiété sous-jacente). En revanche, elle répond bien à la thérapie d'exposition avec prévention de la réponse (ERP).
Remarque : bien que j'évite les ISRS, mes collègues psychiatres, relativement prudents dans l'utilisation des médicaments, prescrivent généralement des ISRS pour traiter cette forme de TOC.
• Le trouble de stress post-traumatique (TSPT) est une autre cause fréquente d'anxiété et touche 3 à 6 % de la population (et conduit parfois à l'automédication, notamment pour prévenir les flashbacks).
• Trouble de l'adaptation — lorsqu'une personne est confrontée à un événement stressant majeur et bouleversant (par exemple, la perte d'un emploi, une maladie grave ou le décès d'un proche), son fonctionnement peut être fortement perturbé. Dans de nombreux cas, des benzodiazépines sont prescrites pour atténuer ces symptômes (ce qui entraîne fréquemment des problèmes importants lors du passage à un traitement prolongé). Généralement, ce trouble répond le mieux à la thérapie cognitivo-comportementale (TCC) et à un accompagnement social, mais chez les patients qui refusent la TCC, certains de mes collègues prescrivent de faibles doses d'inhibiteurs sélectifs de la recapture de la sérotonine (ISRS) pendant 6 à 12 mois.
Syndrome de vie stressante : de nombreuses personnes sont prises au piège de situations de vie difficiles (par exemple, une relation toxique, la précarité, un emploi qu’elles détestent) qui provoquent dépression et anxiété (par exemple, un harcèlement au travail, faute de moyens pour démissionner ou porter plainte). Dans ces cas-là, on a souvent recours à une aide psychiatrique pour gérer la détresse compréhensible que l’on ressent face à une situation difficile au quotidien. Il est essentiel de toujours insister sur le fait que le véritable « traitement » consiste à quitter cette situation. Or, en pratique, beaucoup de patients ne le veulent pas ou ne le peuvent pas (par exemple, en raison du contexte économique actuel et de l’absence fréquente de filet de sécurité sociale pour ceux qui en ont besoin). Ainsi, lorsque des services de soutien social efficaces (par exemple, des travailleurs sociaux compétents) ne sont pas disponibles (ce qui varie considérablement selon les villes et les régions), nous nous efforçons de donner aux patients les outils nécessaires pour trouver un sens à leur vie.
Remarque : de nombreux médecins tentent de « traiter » ces situations avec des médicaments psychiatriques (car ils estiment avoir le devoir de soulager la souffrance). Dans la plupart des cas, les médicaments psychiatriques ne peuvent pas améliorer une détresse ayant une cause externe légitime et, par conséquent, « fonctionnent mal » souvent car ils sont prescrits dans des situations où ils ne peuvent de toute façon pas faire grand-chose.
Enfin, d'autres formes d'anxiété plus rares existent également (mais elles dépassent le cadre de cet article).
Remarque : il peut parfois être difficile, au départ, de déterminer la forme d’anxiété dont souffre une personne, soit parce qu’elle la dissimule, soit parce qu’elle nie sa cause profonde, soit encore parce qu’elle présente plusieurs formes d’anxiété simultanément. C’est pourquoi j’estime important que les patients comprennent les différents types d’anxiété afin d’éviter les erreurs de diagnostic et les traitements inadaptés.
Causes de l'anxiété
Pour certains types d'anxiété (par exemple, l'anxiété liée au syndrome de stress post-traumatique), la cause est relativement simple. Cependant, elle est beaucoup plus ambiguë pour de nombreux autres types d'anxiété relevant du cadre psychiatrique actuel.
Causes psychologiques de l'anxiété
L'un des processus les plus courants à l'origine de l'anxiété (en particulier du trouble d'anxiété généralisée) est la projection de l'esprit dans un futur négatif (par exemple, un avenir où tout tourne mal). Divers mécanismes internes réagissent alors à ce futur négatif et catalysent les réactions physiologiques liées à l'anxiété.
Je pense que ce processus résulte de :
•Notre société enseigne aux individus que la solution aux dilemmes auxquels nous sommes confrontés consiste à trop réfléchir (par exemple, les personnes atteintes de TAG ayant un QI élevé ont tendance à s'inquiéter davantage ) plutôt qu'à encourager le développement de l'intelligence émotionnelle (ce qui, je le soupçonne, est dû au fait que l'intelligence émotionnelle augmente l'immunité au marketing).
• La plupart des publicités marketing auxquelles nous sommes exposés nous apprennent à nous concentrer sur la réalisation ou la non-réalisation d'attentes futures plutôt que de nous contenter du présent.
•Une grande partie des médias de masse « accroche » leurs clients en les bombardant de contenus choquants et en leur faisant craindre un événement abyssal à l'avenir qui les inquiétera sans cesse.
Les réseaux sociaux incitent les individus à se comparer négativement à la vie idéalisée d'autrui, et la juxtaposition de contenus perturbants et de publicités les rend plus susceptibles de cliquer sur ces dernières lorsqu'ils sont en situation de détresse.
Remarque : nous avons constaté que ce problème était principalement lié à Meta (anciennement Facebook, puis Instagram après son rachat par Facebook), dont l'algorithme privilégie cette approche. C'est pourquoi nous conseillons souvent aux patients anxieux d'éviter les actualités et les réseaux sociaux, et surtout, de ne pas se comparer aux personnes qui présentent une version idéalisée (et probablement inexacte) de leur vie en ligne.
•Nous menons des vies très déconnectées (mentalement) qui nous plongent dans nos pensées plutôt que dans la réalité qui nous entoure.
• S’habituer à avoir peur de l’inconnu plutôt qu’à l’accepter (et croire que l’on peut surmonter cette peur en ruminant excessivement l’inconnu). Ce point est particulièrement important car nous constatons que de nombreux cas d’anxiété se résument finalement à une peur de l’inconnu.
Les médias ont véhiculé aux Américains l'idée qu'il ne faut « jamais se sentir mal » (à la fois pour vendre des médicaments psychiatriques et parce que cela nous rend plus vulnérables au marketing émotionnel). De ce fait, face à une situation anxiogène, la réaction instinctive consiste à tenter de supprimer l'anxiété (par exemple, avec un comprimé ou un autre produit). Nombreux sont ceux qui, par conséquent, ne développent jamais les mécanismes d'adaptation émotionnelle nécessaires pour gérer le stress (par exemple, on connaît de nombreux consommateurs chroniques de marijuana qui fumaient dès leur enfance à la moindre difficulté émotionnelle et qui ont ensuite complètement perdu la capacité de faire face aux épreuves émotionnelles rencontrées plus tard dans leur vie).
Cependant, dire aux gens d’« arrêter de trop réfléchir » ne fonctionne généralement pas ; l’aspect cognitif de l’anxiété ne représente donc qu’une partie du problème.
Remarque : l’anxiété est, dans une certaine mesure, contagieuse (par exemple, on peut observer périodiquement la panique s’emparer rapidement d’une foule). C’est pourquoi, si vous souffrez d’anxiété, il est souvent utile de prendre vos distances avec les personnes anxieuses de votre entourage. De même, il a été démontré à plusieurs reprises que le traitement de l’anxiété chez un parent (par exemple, par la thérapie cognitivo-comportementale ) permet de réduire l’anxiété chez ses enfants.
•Enfin, d’autres problèmes concomitants (qui passent souvent inaperçus lors de l’évaluation), tels que des troubles de la parole ou un traumatisme, peuvent également déclencher une anxiété chronique.
Causes physiologiques de l'anxiété.
Bien que divers problèmes internes puissent engendrer de l'anxiété, certains problèmes communs reviennent régulièrement.
La physiologie humaine repose sur un équilibre entre le système nerveux sympathique (réaction de lutte ou de fuite) et le système nerveux parasympathique (repos et relaxation). Un déséquilibre entre ces deux systèmes (hyperactivité sympathique ou hypoactivité parasympathique) peut entraîner de l'anxiété (par exemple, des troubles paniques). J'ai rencontré un nombre incalculable de personnes dont l'anxiété s'est rapidement et spectaculairement améliorée une fois le dysfonctionnement du système nerveux autonome corrigé (les troubles paniques étant souvent caractérisés par une hyperactivité sympathique). Il est extrêmement regrettable que les causes de ces dysfonctionnements soient si souvent ignorées.
À noter : certains traitements courants contre l'anxiété consistent en la prise de médicaments bloquant le système nerveux sympathique.
Lorsque votre glycémie chute trop bas, cela déclenche une réponse du système nerveux sympathique qui, en plus de faire remonter la glycémie, provoque de nombreux signes classiques d'activation sympathique (par exemple, une accélération du rythme cardiaque, des sueurs, de l'anxiété). Chez certaines personnes, il est impossible de maintenir une glycémie stable avec une alimentation classique, ce qui entraîne fréquemment une « hypoglycémie réactionnelle » (ou des formes subaiguës avec des difficultés de concentration). Curieusement, bien que cette affection soit assez courante, elle est rarement diagnostiquée et souvent traitée à tort par des benzodiazépines plutôt que par une alimentation plus saine.
Lorsque le fonctionnement normal du système nerveux central est perturbé, l'anxiété peut souvent survenir. L'une des illustrations les plus intéressantes que nous avons observées à plusieurs reprises est qu'un certain nombre de personnes sujettes à l'anxiété constatent une amélioration significative dans des environnements sans Wi-Fi. Dans de nombreux cas, elles ont même confié se sentir mieux au niveau de la colonne vertébrale (ce qui suggère un changement au niveau de la moelle épinière). De même, dans un article récent , j'ai détaillé une vaste étude russe montrant que le stress chronique perturbe la microcirculation cérébrale, ce qui engendre des lésions neuronales à l'origine d'anxiété et de dépression, à moins qu'une substance comme le DMSO ne les neutralise.
À noter : nous avons également constaté que désactiver les routeurs Wi-Fi la nuit peut atténuer l'anxiété et que des pics temporaires de celle-ci sont apparus lors de changements importants de l'exposition aux champs électromagnétiques ambiants (par exemple, lors du déploiement de la 5G). Ces pics, auxquels les individus se sont ensuite adaptés, ont disparu.
La lumière artificielle (en particulier la lumière bleue) irrite le système nerveux et peut provoquer de l'anxiété. De même, les perturbations du rythme circadien (causées par la lumière bleue) et les troubles du sommeil sont souvent sources d'anxiété (ce qui est regrettable, car l'anxiété peut également entraîner des insomnies). À l'inverse, des gestes simples comme sortir dès le matin et laisser la lumière du soleil caresser son visage et ses yeux (par exemple, lors d'une promenade) peuvent avoir des effets très bénéfiques sur des troubles psychiatriques tels que l'anxiété et la dépression.
Je constate fréquemment que les personnes ayant subi des effets indésirables liés à la vaccination (en particulier au vaccin contre la COVID-19) développent de l'anxiété. Je pense actuellement que cela est dû soit à des lésions cardiaques (par exemple, un rythme cardiaque irrégulier peut déclencher de l'anxiété), soit à une altération du flux sanguin cérébral (ou du drainage sanguin cérébral), soit à des lésions neurologiques induites par le vaccin au sein du cerveau (dont les corrélats sont abordés plus en détail ici ).
•Les troubles thyroïdiens et divers types de maladies cardiaques peuvent parfois déclencher de l'anxiété (de même que d'autres affections plus rares comme les syndromes paranéoplasiques où les tumeurs libèrent des molécules de signalisation).
Causes métaboliques de l'anxiété
William Walsh a analysé le sang de 2 800 personnes souffrant de dépression et a découvert qu'il existait cinq schémas communs de dépression.
Remarque : ces tableaux sont tirés de l’excellent ouvrage de Walsh, « Nutrient Power : Heal Your Biochemistry and Heal Your Brain ». D’après son expérience, il est préférable de consulter un spécialiste en rééquilibrage nutritionnel de la dépression métabolique, car un apport inadéquat en micronutriments peut parfois aggraver la situation.
Ce cadre présente notamment les avantages suivants :
•
Si le biotype métabolique de la dépression est identifié, il peut
souvent être traité de manière sûre et permanente par des thérapies
naturelles (par exemple, la surcharge en cuivre est très pertinente dans
le cas de la dépression post-partum).
Cela explique pourquoi les patients réagissent souvent de manière très positive ou très négative aux médicaments (par exemple, les ISRS sont efficaces chez les personnes présentant une hypométhylation, mais provoquent des réactions graves chez celles présentant une hyperméthylation). De même, cela permet de prédire si les patients auront une réaction indésirable aux compléments alimentaires ou à d'autres médicaments (par exemple, les personnes présentant une hypométhylation ont tendance à être sensibles à l'histamine, une sensibilité qui s'aggrave souvent avec les médicaments psychiatriques).
• L’anxiété survient souvent en même temps que la dépression chez ces biotypes et peut donc être traitée (ou complètement résolue) en traitant le biotype.
Ces individus réagissent différemment aux benzodiazépines. Plus précisément, les personnes présentant une hypométhylation y répondent mal, celles présentant une hyperméthylation y répondent positivement (car l'hyperméthylation diminue les réserves de GABA), et celles souffrant d'une surcharge en cuivre constatent que les benzodiazépines améliorent leur anxiété mais pas leur dépression (alors que les ISRS améliorent leur dépression mais aggravent leur anxiété).
Causes liées au mode de vie de l'anxiété
Lorsque le corps (et notamment la tête) est trop engorgé, on a tendance à trop réfléchir. C'est ce qui, à mon avis, explique pourquoi :
Une vaste méta-analyse a révélé que l'activité physique est 1,5 fois plus efficace que les médicaments psychiatriques et la psychothérapie pour réduire les symptômes légers à modérés de la dépression, du stress psychologique et de l'anxiété. Cela souligne l'importance de la marche régulière pour la santé et la longévité, mais malheureusement, beaucoup d'adultes ne la pratiquent pas.
•Les affections qui entraînent une stagnation des fluides dans le corps (par exemple, la COVID-19, les effets indésirables des vaccins ou le cancer) provoquent souvent dépression et anxiété.
On observe fréquemment que les vêtements serrés ou synthétiques (détaillés ici ) rendent les individus plus sujets à l'anxiété, ce qui, selon moi, résulte d'une compression directe de la circulation sanguine et lymphatique par ces vêtements. Les vêtements serrés entravent la respiration (un aspect souvent crucial à prendre en compte dans le traitement de l'anxiété), et les fibres synthétiques créent des charges positives (qui affectent négativement le potentiel zêta physiologique et entraînent une stagnation des fluides).
•De nombreuses approches qui améliorent la stagnation dans le corps améliorent l'anxiété (par exemple, les rapports sexuels , les bains chauds et la mise à la terre électrique se sont révélés efficaces pour diminuer l'anxiété).
• Passer trop de temps sur l'ordinateur crée de l'anxiété, notamment parce que la lumière bleue surstimule le cerveau et vous plonge dans vos pensées (par exemple, je me sens beaucoup plus calme en écrivant lorsque j'utilise une technologie bloquant la lumière bleue).
• De nombreuses traditions (par exemple, la médecine chinoise) estiment que l'anxiété résulte d'un excès d'énergie dans la tête et s'attachent donc à ancrer les individus (ce qui fonctionne souvent).
L'une de mes convictions générales est qu'il y a eu une baisse massive de la vitalité de l'espèce humaine (car au cours des 150 dernières années, j'ai constaté à maintes reprises l'apparition de nouvelles maladies, l'augmentation constante des taux de maladies chroniques et le caractère beaucoup moins efficace des thérapies naturelles qui étaient auparavant très efficaces pour traiter les maladies dans le contexte actuel).
Je crois que, globalement, ces troubles résultent en grande partie des technologies modernes, des carences nutritionnelles, des perturbations du rythme circadien et de la stagnation des fluides dans notre organisme. Outre leurs effets sur la santé physique, ils affectent également la santé émotionnelle et mentale. C'est pourquoi les traitements contre l'anxiété n'ont qu'une efficacité limitée, et même en s'efforçant de ne plus ruminer, on a souvent tendance à le faire malgré tout (car l'anxiété a une cause physiologique).
Traitement de l'anxiété et de la dépendance aux benzodiazépines
D'après mon expérience, il est toujours préférable de s'attaquer aux causes profondes de l'anxiété, car cela permet d'apporter des solutions durables et sûres. Cependant, dans de nombreux cas, cela s'avère impossible (par exemple, si le patient habite loin ou si le temps que vous pouvez lui consacrer est limité). C'est pourquoi, au fil des années, j'ai étudié diverses solutions naturelles contre l'anxiété et j'en ai trouvé plusieurs qui se révèlent efficaces sans présenter les risques importants liés aux benzodiazépines. De même, il existe d'autres options prometteuses qui n'ont pas suscité autant d'intérêt de la part du corps médical. À l'inverse, j'ai également connu des collègues pourtant très compétents qui n'ont jamais réussi à traiter efficacement leur anxiété par des méthodes naturelles.
Dans la dernière partie de cet article, j'aborderai chacune de ces méthodes, les approches que nous jugeons efficaces pour traiter l'anxiété (par exemple, les compléments alimentaires, d'autres thérapies naturelles, lorsque d'autres médicaments contre l'anxiété sont appropriés, la psychothérapie assistée par psychédéliques et les thérapies corps-esprit bénéfiques), ainsi que certaines des approches les plus efficaces que nous avons identifiées pour le sevrage des benzodiazépines.



















Commentaires
Enregistrer un commentaire