La FDA révèle des centaines de médicaments approuvés sans preuve d'efficacité
https://brownstone.org/articles/fda-exposed-hundreds-of-drugs-approved-without-proof-they-work/
27 juin 2025 Maryanne Demasi
La Food and Drug Administration (FDA) américaine a approuvé des centaines de médicaments sans preuve de leur efficacité et, dans certains cas, malgré les preuves de leur nocivité.
C'est la conclusion d'une enquête fulgurante de deux ans menée par des journalistes médicaux. Jeanne Lenzer et Shannon Brownlee, publié by Le levier.
En examinant plus de 400 approbations de médicaments entre 2013 et 2022, les auteurs ont constaté que l’agence ignorait à plusieurs reprises ses propres normes scientifiques.
Un expert l’a dit sans détour : le seuil de preuve de la FDA « ne peut pas être plus bas car il est déjà dans la boue ».
Un système construit sur des preuves faibles
Les résultats sont accablants : 73 % des médicaments approuvés par la FDA au cours de la période d’étude ne répondent pas aux quatre critères de base pour démontrer une « preuve substantielle » d’efficacité.
Ces quatre critères – présence d’un groupe témoin, réplication dans deux essais bien menés, mise en aveugle des participants et des chercheurs, et utilisation de critères d’évaluation cliniques comme le soulagement des symptômes ou la survie prolongée – sont censés constituer le fondement de l’évaluation des médicaments.
Pourtant, seulement 28 % des médicaments répondaient aux quatre critères, dont 40 aucun.
Il ne s’agit pas de détails techniques obscurs, mais des mesures de protection les plus élémentaires pour protéger les patients contre des traitements inefficaces ou dangereux.
Mais sous la pression politique et industrielle, la FDA les a de plus en plus abandonnés au profit de la rapidité et de ce qu’on appelle la « flexibilité réglementaire ».
Depuis le début des années 1990, l’agence s’appuie largement sur des voies rapides qui accélèrent la mise sur le marché des médicaments.
En théorie, cela concilie urgence et rigueur scientifique. En pratique, cela a inversé le processus. Les entreprises peuvent désormais faire approuver leurs médicaments avant de prouver qu’ils fonctionnent, avec la promesse d’essais de suivi ultérieurs.
Mais, comme l’ont révélé Lenzer et Brownlee, « près de la moitié des études de suivi requises ne sont jamais terminées, et celles qui le sont ne parviennent souvent pas à démontrer l’efficacité des médicaments, même lorsqu’ils restent sur le marché ».
« Cela représente un changement radical dans la réglementation de la FDA qui a été accompli discrètement, sans pratiquement aucune sensibilisation des médecins ou du public », ont-ils ajouté.
Plus de la moitié des approbations examinées s’appuyaient sur des données préliminaires, et non sur des preuves solides que les patients vivaient plus longtemps, se sentaient mieux ou fonctionnaient plus efficacement.
Et même lorsque des études de suivi sont menées, beaucoup s’appuient sur les mêmes mesures de substitution défectueuses plutôt que sur des résultats cliniques concrets.
Le résultat : un système réglementaire dans lequel la FDA n’agit plus comme un gardien, mais comme un observateur passif.
Médicaments contre le cancer : enjeux élevés, normes faibles
Nulle part cet échec n’est plus visible qu’en oncologie.
Seuls 3 des 123 médicaments contre le cancer approuvés entre 2013 et 2022 répondaient aux quatre normes scientifiques de base de la FDA.
La plupart (81 %) ont été approuvés sur la base de critères d’évaluation de substitution comme la réduction tumorale, sans aucune preuve qu’ils amélioraient la survie ou la qualité de vie.
Prenons l'exemple de Copiktra, un médicament approuvé en 2018 pour le traitement des cancers du sang. La FDA lui a donné son feu vert grâce à une amélioration de la « survie sans progression », une mesure de la durée de stabilité d'une tumeur.
Mais un évaluation des données post-commercialisation ont montré que les patients prenant Copiktra sont décédés 11 mois après plus tôt que ceux traités par un médicament comparateur.
Il a fallu six ans après que ces études ont montré que le médicament réduisait la survie des patients pour que la FDA avertisse le public que Copiktra ne devait pas être utilisé comme traitement de première ou de deuxième intention pour certains types de leucémie et de lymphome, invoquant « un risque accru de mortalité liée au traitement ».
Elmiron : inefficace, dangereux et toujours sur le marché
Un autre cas frappant est Elmiron, approuvé en 1996 pour la cystite interstitielle, une affection douloureuse de la vessie.
La FDA l’a autorisé sur la base de « données proches de zéro », à condition que l’entreprise mène une étude de suivi pour déterminer si cela fonctionnait réellement.
Cette étude n'était pas terminé au bout de 18 ans, et quand cela s'est produit, cela a montré qu'Elmiron n'était pas meilleur qu'un placebo.
Entre-temps, des centaines de patients ont perdu la vue. D'autres ont été hospitalisés pour une colite. Certains sont décédés.
Pourtant, l'Elmiron est toujours sur le marché aujourd'hui. Les médecins continuent de le prescrire.
« Des centaines de milliers de patients ont été exposés à ce médicament, et l’American Urological Association le considère comme le seul médicament approuvé par la FDA pour la cystite interstitielle », ont rapporté Lenzer et Brownlee.
« Approbations en suspens » et paralysie réglementaire
La FDA a même un terme – « approbations en suspens » – pour les médicaments qui restent sur le marché malgré l’échec ou l’absence d’essais de suivi.
Un cas notoire est Avastin, approuvé en 2008 pour le cancer du sein métastatique.
La procédure a été accélérée, une fois de plus, sur la base de la « survie sans progression ». Mais après que cinq essais cliniques n'ont montré aucune amélioration de la survie globale – et ont soulevé de graves préoccupations en matière de sécurité – la FDA a décidé de révoquer son approbation pour le cancer du sein métastatique.
La réaction a été intense.
Les laboratoires pharmaceutiques et les associations de défense des patients ont lancé une campagne pour maintenir l'Avastin sur le marché. Le personnel de la FDA a reçu de violentes menaces. La police a été postée devant le bâtiment de l'agence.
Les conséquences ont été si graves que, pendant plus de deux décennies, la FDA n’a pas procédé à un autre retrait involontaire de médicament face à l’opposition de l’industrie.
Des milliards gaspillés, des milliers de blessés
Entre 2018 et 2021, les contribuables américains ont payé, via Medicare et Medicaid 18 milliards de dollars pour les médicaments approuvés sous réserve de la réalisation d'études de suivi. Nombre d'entre eux n'ont jamais été approuvés.
Le coût en vies humaines est encore plus élevé.
Une étude de 2015 a constaté que 86 % des médicaments contre le cancer approuvés entre 2008 et 2012 sur la base de résultats de substitution ne montraient aucune preuve qu’ils aidaient les patients à vivre plus longtemps.
Selon une estimation chaque année, 128,000 XNUMX Américains meurent des effets de médicaments correctement prescrits, sans compter les overdoses d'opioïdes. C'est plus que tous les décès dus aux drogues illicites réunis.
Une analyse de 2024 du médecin danois Peter Gøtzsche, les effets indésirables des médicaments sur ordonnance figurent désormais parmi les trois principales causes de décès dans le monde.
Les médecins induits en erreur par les étiquettes des médicaments
Malgré l’ampleur du problème, la plupart des patients – et la plupart des médecins – n’en ont aucune idée.
Une enquête 2016 publié in JAMA J'ai posé une question simple aux médecins en exercice : que signifie réellement l'approbation de la FDA ?
Seulement 6 % ont eu raison.
Les autres ont supposé que cela signifiait que le médicament avait montré des bénéfices clairs et cliniquement significatifs – comme aider les patients à vivre plus longtemps ou à se sentir mieux – et que les données étaient statistiquement solides.
Mais la FDA n’exige rien de tout cela.
Les médicaments peuvent être approuvés sur la base d'une seule petite étude, d'un critère d'évaluation de substitution ou de résultats statistiques marginaux. Les étiquettes reposent souvent sur des données limitées, et pourtant de nombreux médecins les prennent au pied de la lettre.
Aaron Kesselheim, chercheur à Harvard et responsable de l'enquête, a déclaré que les résultats étaient « décevants, mais pas totalement surprenants », soulignant que peu de médecins sont informés du fonctionnement du processus réglementaire de la FDA. actually œuvres.
Au lieu de cela, les médecins s’appuient souvent sur les étiquettes, le marketing ou des suppositions, pensant que si la FDA a autorisé un médicament, il doit être à la fois sûr et efficace.
Mais comme Le levier l'enquête montre que pas une hypothèse sûre.
Et sans cette connaissance, même les médecins bien intentionnés peuvent prescrire des médicaments qui n’apportent pas grand-chose et qui causent de réels dommages.
Pour qui travaille la FDA ?
Lors d’entretiens avec plus de 100 experts, patients et anciens régulateurs, Lenzer et Brownlee ont constaté une inquiétude généralisée quant au fait que la FDA a perdu son chemin.
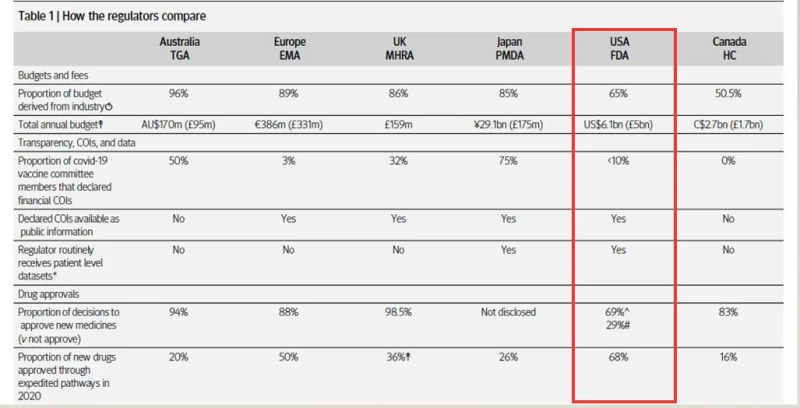
Plusieurs ont souligné la dépendance de l'agence à l'égard de l'argent de l'industrie. BMJ enquête En 2022, il a été constaté que les frais d'utilisation financent désormais les deux tiers du budget d'examen des médicaments de la FDA, ce qui soulève de sérieuses questions quant à son indépendance.
Reshma Ramachandran, médecin et experte en réglementation de Yale, a déclaré que le système avait un besoin urgent de réforme.
« Nous avons besoin d'une agence indépendante de l'industrie qu'elle réglemente et qui utilise une science de haute qualité pour évaluer la sécurité et l'efficacité des nouveaux médicaments », a-t-elle déclaré. Le levier. « Sans cela, nous pourrions tout aussi bien revenir à l’époque des remèdes miracles et des médicaments brevetés. »
Pour l’instant, les patients restent les participants inconscients d’une vaste expérience tacite : ils prennent des médicaments qui n’ont peut-être jamais été correctement testés, et font confiance à un organisme de réglementation qui, trop souvent, ne parvient pas à les protéger.
Et comme le concluent Lenzer et Brownlee, cette confiance est de plus en plus mal placée.
- Rapport d'enquête de Jeanne Lenzer et Shannon Brownlee à The Lever [lien]
- Base de données publique consultable sur l'approbation des médicaments [lien]
- Voir mon exposé: Échec de la réglementation des médicaments : baisse des normes et corruption institutionnelle
Réédité du Substack de l'auteur




Commentaires
Enregistrer un commentaire